Профилактика заболеваний
Скачать Профилактика сахарного диабета
Вакцинация против гриппа
Ежегодная вакцинация против гриппа - самый эффективный способ защиты от этого заболевания. Но можно совсем избавиться от гриппа с помощью вакцин? К сожалению, этому препятствует ряд факторов. От вируса гриппа сложно избавиться, он быстро мутирует, легко распространяется. Случаи заболевания регистрируются круглый год. Подъем заболеваемости: осень-зима.
Грипп - острая вирусная инфекция (ОРВИ), которая передается воздушно-капельным путем, с острым началом, лихорадкой 38 °C и выше, общей интоксикацией и поражением дыхательных путей.
Опасен осложнениями, риском летального исхода.И даже если у одного заболевшего может быть всего несколько дней плохого самочувствия, передача гриппа младенцам, пожилым людям и людям с ослабленной иммунной системой может привести к их заболеванию с тяжелым течением и даже к смерти.
Вакцинация остается наилучшим методом профилактики гриппа и снижения риска серьезных осложнений (даже если инфицирование случится).
Поскольку сезон гриппа в этом году совпадает с эпидемией новой коронавирусной инфекции, в этом году особенно важно быть привитым против гриппа, и чем раньше будет проведена вакцинация, тем лучше. Сочетанное течение двух инфекций может иметь худший прогноз.
Пациенты с гриппом во время обращения за медицинской помощью могут заразиться COVID-19 и наоборот. Защитившись от гриппа этого можно избежать.Вакцинация против гриппа рекомендована всем людям, начиная с 6 месяцев жизни (при отсутствии противопоказаний). Но, как показывает практика не все, кому нужна прививка против гриппа ее делают.
Среди причин, которые люди озвучивают следующие:• беспокойство о побочных эффектах (после вакцины вероятна кратковременная реакция в виде незначительного повышения температуры, боли в месте инъекции, которая не представляет угрозы для здоровья привитого),
• беспокойство о том, что прививка вызовет грипп (вирусы, используемые в вакцинах, инактивированы и не приводят к заболеванию гриппом),
• уверены, что грипп не так уж серьезен (он может вызвать серьезные осложнения и смерть),• испытывают негативное отношение к вакцинации в целом («антивакцинаторское» движение имеет давнюю историю, однако, под их аргументами, касательно предполагаемой опасности вакцинации до сих пор отсутствует убедительная доказательная база. Как правило, противники вакцинации распространяют недостоверную информацию в социальных сетях, вводя в недостаточно информированных людей в заблуждение).
В 2020 году особенно важно, чтобы как можно больше людей были привиты против гриппа. Благодаря коллективному иммунитету, мы защитим детей до 6 месяцев, а также тех, кто не может быть привит по медицинским показаниям.
А если я сделаю прививку от гриппа и все равно заражусь?
Если вы сделаете прививку от гриппа, а затем заболеете гриппом, заболевание будет протекать в легкой форме. Это снизит вероятность госпитализации, особенно, при увеличенной нагрузке на медицинские учреждения в связи с COVID-19.
Подготовка к эпидсезону
Состав вакцин против гриппа пересматривается ежегодно.
Каждые 6 месяцев ВОЗ организует совещание консультативной группы экспертов, задача которого заключается в анализе всех собранных ГСЭГОМ (Глобальная система ВОЗ по эпиднадзору за гриппом и принятию ответных мер) данных о вирусах гриппа, а также в разработке рекомендаций по составу вакцин против гриппа для использования в предстоящем сезоне гриппа. Эти рекомендации учитываются при разработке, производстве и лицензировании вакцин против гриппа.
Рекомендуется, чтобы четырехвалентные вакцины для использования в сезоне гриппа 2020-2021 годов в Северном полушарии содержали:
Вакцины на основе яиц:
- вирус, подобный вирусу A / Guangdong-Maonan / SWL1536 / 2019 (H1N1) pdm09; - вирус, подобный A / Hong Kong / 2671/2019 (H3N2); - вирус, подобный B / Washington / 02/2019 (линия B / Victoria); - вирус, подобный B / Phuket / 3073/2013 (линия B / Yamagata). Клеточные или рекомбинантные вакцины: - вирус, подобный A / Hawaii / 70/2019 (H1N1) pdm09; - вирус, подобный A / Hong Kong / 45/2019 (H3N2); - вирус, подобный B / Washington / 02/2019 (линия B / Victoria); - вирус, подобный B / Phuket / 3073/2013 (линия B / Yamagata).Рекомендуется, чтобы трехвалентные противогриппозные вакцины для использования в сезоне гриппа 2020-2021 годов в Северном полушарии содержали:
Вакцины на основе яиц:
- вирус, подобный вирусу A / Guangdong-Maonan / SWL1536 / 2019 (H1N1) pdm09; - вирус, подобный A / Hong Kong / 2671/2019 (H3N2); - вирус, подобный B / Washington / 02/2019 (линия B / Victoria).Клеточные или рекомбинантные вакцины:
- вирус, подобный A / Hawaii / 70/2019 (H1N1) pdm09; - вирус, подобный A / Hong Kong / 45/2019 (H3N2); - вирус, подобный B / Washington / 02/2019 (линия B / Victoria).Сентябрь и октябрь - лучшее время для вакцинации, чтобы успеть выработать иммунитет, который защитит на протяжении всего сезона гриппа. Если говорить о поздней вакцинации, то лучше сделать прививку позже, чем вообще не делать.
Для достижения полного иммунитета требуется две недели после прививки от гриппа. В течение этого времени ограничьте контакты и исключите контактирование с теми, у кого есть симптомы гриппа и других вирусных заболеваний.
Позаботьтесь о вакцинации против гриппа в начале сезона. Сейчас самое время задуматься о том, когда, как и где вы сделаете прививку от гриппа.
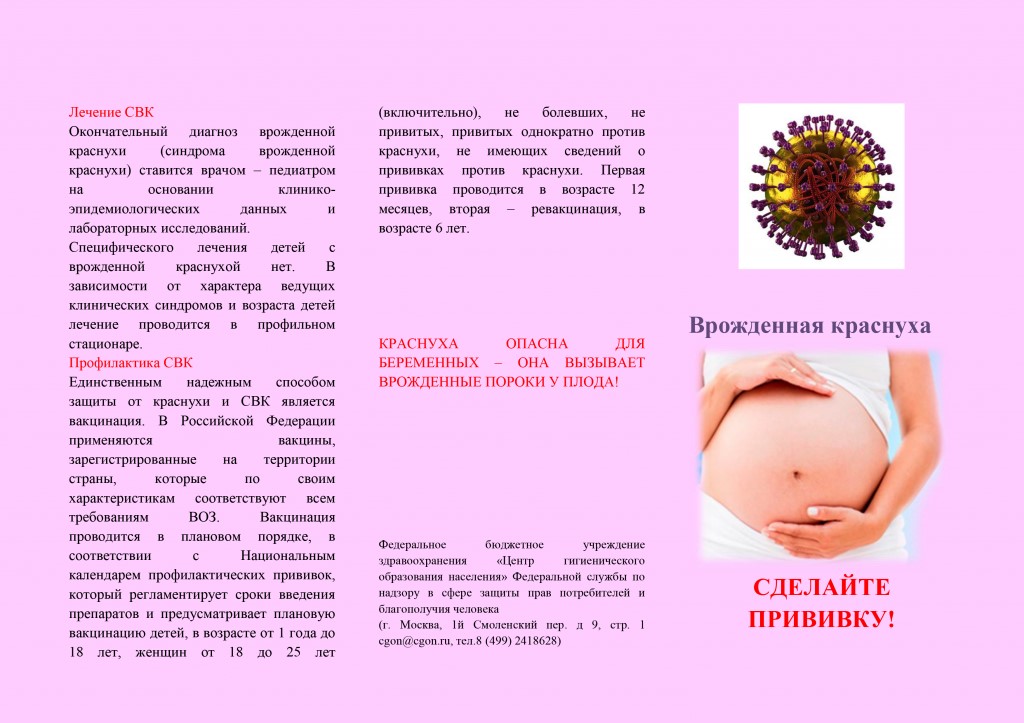
Врожденная краснуха
Дифтерия и ее профилактика
Что должны знать родители о дифтерии?
Казалось бы совсем недавно страна оправилась от последней вспышки дифтерии, но за 30 прошедших лет стало казаться, что ее никогда не было и уже не будет.
Редко сейчас встретишь молодого врача, который видел бы больного дифтерией, а все больше родителей отказываются вакцинировать детей: если болезни нет, то зачем прививаться?
И так из года в год число непривитых людей растет, и дифтерия превращается в часовую бомбу, и когда сработает механизм, никто не знает. Но зато мы примерно знаем о последствиях, для этого достаточно заглянуть в историю: десятки тысяч заболевших и тысячи смертей. Одни только устаревшие названия дифтерии - «петля палача», «злокачественная ангина», «смертельная язва глотки» - говорят о том, что просто не будет.
Что же нужно знать родителям, чтобы не пропустить это опасное инфекционное заболевание у себя и своих детей?
1. Дифтерия может передаваться контактно-бытовым и пищевым путями, но чаще всего - воздушно-капельным от больного человека, либо от здорового бактерионосителя. Что это значит? Это значит, что человек может быть абсолютно здоров, не иметь никаких симптомов, но при этом быть носителем дифтерийной палочки и заражать окружающих.
2. Бытует заблуждение, что опасность для человека представляет сама дифтерийная палочка, на самом деле все немного иначе: наибольшую опасность представляет токсин, который она вырабатывает. Он легко попадает в кровь, а затем – в сердце, почки, нервные ткани. Поражение этих органов может привести к смерти.
3. Первые симптомы заболевания дифтерией очень сходны с признаками ОРВИ: незначительно повышается температура, часто не выше 38 °С, появляется небольшая боль в горле. Родителей должно насторожить то, что насморк у ребенка отсутствует. Чуть позже в горле, чаще всего на миндалинах, появляется бело-серый налет, ребенок может жаловаться на осиплость голоса и затрудненное дыхание.
4. Иногда родители симптомы дифтерии принимают за ангину и начинают самостоятельное лечение на дому. Это подчас приводит к неприятным последствиям, которых можно избежать, если знать основные отличия между этими заболеваниями:
- миндалины при дифтерии покрыты пленкой белого цвета, а при ангине красные, воспаленные, иногда с желтоватым налетом или гноем.
- при дифтерии в воспалительный процесс вовлекается небо, а при ангине поражаются только миндалины.
- сильные боли при глотании характерны для ангины, но при дифтерии боль слабовыраженная, а больной чувствует дискомфорт.
5. У человека, который переболел дифтерией, пожизненный иммунитет, как при многих других инфекционных заболеваниях, не формируется. После заболевания остается нестойкий иммунитет, который не защищает от повторного заражения. Но есть и хорошая новость, как правило, при развитии дифтерии во второй раз болезнь протекает в легкой форме.
6. Только антибиотики не помогут, и на это есть причина! Как мы уже говорили выше, само заболевание вызывает не бактерия, а токсин, который она вырабатывает. Токсин, по сути, тот же яд, просто образуется он внутри организма. И к счастью для человечества противоядие нашлось! Дифтерию можно вылечить сывороткой, но вводить ее нужно не позднее 5-го дня от начала заболевания, а лучше всего в максимально короткие сроки. Вот почему так важно своевременно обращаться за медицинской помощью и не заниматься самолечением.
7. Самый эффективный метод профилактики дифтерии – это вакцинация. В настоящее время существует несколько вакцин - АКДС, АДС-М, АДС, АД-М, все они содержат адсорбированный дифтерийный анатоксин – инактивированный токсин, к которому вырабатывается иммунитет. Дети прививаются по схеме 3 - 4,5 - 6 месяцев, первая ревакцинация проводится в 18 месяцев, вторая - в 6-7 лет, третья - в 14 лет. К сожалению, этот иммунитет, как и приобретенный в результате заболевания, нестойкий, однако он сохраняется гораздо дольше – около 10 лет. Именно поэтому взрослым рекомендовано проводить ревакцинацию каждые 10 лет.
Теперь, когда вы вооружены знаниями об этом опасном и иногда коварном заболевании, вы понимаете, насколько важно вовремя обратиться за медицинской помощью и как необходимо проведение вакцинации от дифтерии не только детей, но и взрослых. Берегите свое здоровье и здоровье ваших детей!
Коклюш
Коклюш - очень заразная инфекция, характеризующаяся сильным кашлем, распространяющаяся среди людей всех возрастов, но особенно опасная для детей младшего возраста..
Заболеваемость
В 2018 году в Российской Федерации отмечен рост заболеваемости коклюшем по сравнению с прошлым годом, зарегистрировано 10 423 случаев коклюша, один летальный случай.
Возбудитель
Bordetella pertussis - бактерия. Передаётся только от человека к человеку.
Восприимчивость непривитого человека довольно высока (90%).
Источник инфекции
Источник инфекции - больной коклюшем взрослый или ребёнок. Больные атипичными формами заболевания также могут распространять инфекцию несмотря на то, что клиническая картина может быть не ярко выражена.
Пути передачи
Возбудитель коклюша распространяется между людьми воздушно-капельным путём довольно быстро.
Группы риска
Восприимчивость к коклюшу сохраняется высокой у детей до 1 года, у лиц, не привитых против коклюша, а также у тех, чей иммунитет ослаб инфекции со временем.
Инкубационный период
Инкубационный период может продолжаться от 7 до 21 дня.
Период заразности
Риск заражения окружающих особенно велик в период катаральных явлений, а также в начале спазматического периода.
Клиника
Для коклюша характерны длительный спазматический кашель, поражение дыхательной, сердечно-сосудистой и нервной систем.
Проявление симптомов происходит в три этапа.
Первый этап - катаральный, второй - судорожный, при котором наиболее ярко разворачивается клиническая картина в виде мучительного кашля, остановок дыхания. В этот период во время приступа кашля можно услышать шум при вдохе (проявляется не всегда).
Третий этап - период реконвалесценции (выздоровления), когда кашель становится более редким и слабым.
Иммунитет после перенесённого коклюша нестойкий.
Чем опасно заболевание
Коклюш может стать причиной смерти, особенно это касается детей до года.
Среди осложнений коклюша - апноэ, пневмония, судороги, переломы рёбер, грыжи, кровоизлияния и др.
Диагностика
Диагноз устанавливается на основании характерных для заболевания клинических проявлений, результатов лабораторных исследований, а также по данным эпидемиологического анамнеза (контакты с больными коклюшем, наличие или отсутствие прививок у заболевшего).
Лечение
Дети первых 6 месяцев жизни, дети старше 6 месяцев с тяжелым течением коклюша, а также детей с сопутствующими заболеваниями (бронхиальная астма, врождённый порок сердца и другие) подлежат обязательной госпитализации.
Профилактика
Профилактика коклюша заключается во всеобщей вакцинации, проводимой согласно Национальному календарю профилактических прививок.
Несмотря на то, что вакцинация против коклюша не защищает на 100 % от инфицирования, те, кто получили вакцину от коклюша, перенесут заболевание в легкой форме, быстрее по времени. Приступы кашля будут гораздо реже, риск осложнений - минимальный.
Схема вакцинации детей
3 мес. - 4.5 мес. - 6 мес.
Ревакцинация проводится в 18 мес.
Противопоказания к вакцинации
Прогрессирующие заболевания нервной системы, афебрильные судороги.
Реакция на введение вакцины
Возможны гиперемия, уплотнение в месте введения инъекции, головная боль, утомляемость, повышение температуры тела. Все эти симптомы носят кратковременный характер.
Неспецифическая профилактика
Поскольку единственный путь передачи коклюша - воздушно-капельный, необходимо соблюдать правила гигиены:
- прикрывать рот и нос салфеткой во время чихания и кашля, после чего ее выбросить (если нет салфетки - использовать свой локтевой сгиб),
- гигиена рук.
От царапины до столбняка один шаг?
Теплые деньки – хороший повод для отдыха на природе: взрослые с удовольствием выбираются на рыбалку или в поход в лес, дети с восторгом достают запылившиеся на балконе велосипеды и самокаты. А вот противники активного отдыха всегда найдут, чем занять себя на даче. Но, к сожалению, независимо от того, экстремально ли вы катаетесь на роликах по парку или меланхолично чините забор на приусадебном участке, травмы – это неизбежность, с которой стоит смириться. Смириться, но никак не игнорировать, потому что, если рану не обработать как следует, разбитые коленки станут меньшей из проблем, а большей – столбняк.
Надо сказать, что в наше время столбняк утратил свой былой «авторитет» среди людей: благодаря вакцинации многие забыли, насколько грозным он может быть. А мы сейчас напомним.
Столбняк, одну из самых тяжелых инфекционных болезней, вызывает микроорганизм Clostridium tetani, хотя справедливости ради стоит сказать, что не сама клостридия виновна во всех бедах, а ее токсин. Если бы среди ядов биологического происхождения проводился конкурс, тетаноспазмин уверенно занял бы второе место, уступив по смертоносности лишь ботулотоксину.
Попав в кровь, он медленно и планомерно поражает нервную систему. А начинается все невинно: с повышения температуры, недомогания, пульсирующей боли в месте повреждения и легких судорог, потом происходит спазм мимических мышц, который в медицинских кругах носит название «сардоническая улыбка». Улыбка эта не имеет никакого отношения к радости, а скорее наоборот: говорит о прогрессировании болезни. Потому что то, что происходит потом, приятным никак не назовешь: из-за спазма мышц глотки человек не может глотать, а болезненные судороги постепенно охватывают все тело. Спина выгибается, голова запрокидывается назад – такая судорожная поза называется опистотонус. Но и это еще не все: одним из самых страшных проявлений заболевания является то, что на протяжении всей болезни больной остается в ясном сознании, все понимает и чувствует, но совершенно не в состоянии что-либо сделать.
Забегая вперед, мы уже сказали, что столбняк развивается после получения травмы, но здесь тоже не все просто. Возбудитель попадает в организм при получении колотых ран ржавым металлом или предметами, которые имели контакт с почвой, органическими удобрениями, фекалиями животных. В такой ране создаются анаэробные условия - как раз то, что нужно для роста, развития и выделения токсина бактерии.
Откуда споры столбняка могут попадать в землю? Клостридии живут и размножаются в кишечнике у многих теплокровных животных, кстати в кишечнике человека они тоже могут неплохо существовать. Во внешнюю среду споры выделяются с экскрементами, а при травме грязным гвоздем или, скажем, проволокой возбудитель попадает в организм человека.
А что будет, если клостридию съесть? Да в общем-то ничего, ферментами желудочно-кишечного тракта она не разрушится, но и слизистой кишечника не всосется, поэтому возбудитель столбняка безопасен при попадании в организм через рот.
Что делать если получил травму?
Во-первых, своевременно провести тщательную обработку раны, чтобы лишить бактерию комфортных условий для жизни, для этого нужно промыть рану перекисью водорода. Если рана обширная и глубокая, с рваными краями, хорошо обработать ее в домашних условиях получится вряд ли, поэтому лучше всего обратиться в лечебное учреждение, где проведут все необходимые мероприятия по предотвращению развития заболевания.
Во-вторых, задать себе вопрос «А привит ли я от столбняка?». И здесь все немного сложно - следите за руками.
Если человек привит двукратно не более 5-ти лет назад или однократно не более 2-х лет назад - в этих случаях необходимо экстренное введение противостолбнячного анатоксина. Также введение анатоксина потребуется, если есть документальное подтверждение о проведенном полном курсе иммунизации более 5 лет назад.
Если человек получил две прививки более 5 лет назад или одну более 2 лет назад или непривит вовсе, в таком случае необходим не только противостолбнячный анатоксин, но и противостолбнячный иммуноглобулин человека (ПСЧИ) или сыворотка противостолбнячная лошадиная (ПСС) – это готовые антитела, которые начнут защищать организм сразу же. Обратите внимание, что перед введением ПСС врач должен провести внутрикожную пробу с разведенной сывороткой, чтобы предотвратить развитие аллергической реакции на чужеродный белок.
Если же у человека на руках есть документальное подтверждение о полностью проведенном курсе вакцинации не более 5 лет назад, то он молодец и может порадоваться своей предусмотрительности в полной мере, потому что в таком случае экстренное введение препаратов не требуется.
Как уже стало ясно, позаботиться о себе лучше заранее. Плановая вакцинация от столбняка начинается в детстве и проводится трехкратно - в 3, 4,5 и 6 месяцев, ревакцинация также проводится 3 раза: в 18 месяцев, в 7 и 14 лет. Взрослым с 18 лет рекомендуются повторять прививку от столбняка каждые 10 лет.
И в заключении нельзя не упомянуть о профилактике травм. Конечно, избежать их совсем получится вряд ли, но быть более осторожными и аккуратными никогда не помешает. Относитесь внимательно к своему здоровью, своевременно прививайтесь, чтобы знать о столбняке только понаслышке!
Риски отказа от прививки против кори
Корь является высокозаразным инфекционным заболеванием и в случае отказа от вакцинации людей неизбежно приведет к резкому увеличению числа случаев заболевания.
Ни для кого не секрет, что до середины ХХ века на Земле от кори умирали сотни тысяч детей ежегодно. Это заболевание называли «убийцей детей».
Вирус кори распространяется потоками воздуха не только по комнате, квартире, где находится больной, но и проникает по вентиляционной системе на другие этажи. Риск инфицирования таким путем хоть и невелик, ввиду невысокой устойчивости вируса во внешней среде, но существует.
Распространяясь, вирус несет неизбежную угрозу людям, не прошедших вакцинацию против кори. Индекс контагиозности (заразительности) приближается к 100%.
Оказываясь на слизистых оболочках верхних дыхательных путей, вирус незамедлительно попадает в кровь, лимфатические узлы, размножаясь, вызывает общую интоксикацию.
Вирус поражает:
- • Дыхательные пути
- • Пищеварительный тракт
- • Нервную систему
- • Сердечно-сосудистую систему
Типичные признаки заболевания корью:
- • Конъюнктивит
- • Пятна Филатова-Коплика
- • Воспаление верхних дыхательных путей
- • Сыпь
В процессе заболевания вирус подавляет деятельность иммунной системы, вследствие чего велика вероятность развития тяжелых осложнений.
Наиболее частыми осложнениями кори являются пневмонии, отиты, ларингиты, коревой круп, фебрильные судороги.
Самыми тяжелыми осложнениями кори являются коревой энцефалит (воспаление мозга), менингит (воспаление мозговой оболочки). Коревой энцефалит встречается с частотой 1:1000 заболевших, в основном среди лиц с изначально ослабленным иммунитетом.
Такое осложнение как тромбоцитопения (частота 1:300) несет ответственность за 20% всех детских смертей. Тромбоцитопения – снижение уровня тромбоцитов, клеток, отвечающих за свертываемость крови.
Известно, что у взрослых такое осложнение как менингоэнцефалит развивается чаще, чем у детей. Менингоэнцефалит приводит к необратимым последствиям со стороны центральной нервной системы.
Наиболее грозное осложнение кори – подострый склерозирующий панэнцефалит (ПСПЭ) – дегенеративное заболевание нервной системы, развивающееся приблизительно спустя 7 лет после перенесенной кори. Заболевание сопровождается расстройствами личности, судорогами, двигательными расстройствами, приводящими к коме и смерти.
По данным немецких исследований детей в возрасте до 5 лет, частота встречаемости ПСПЭ после перенесенной кори 1:1700, до года жизни 1:600.
Риск серьезных осложнений и смертельных случаев наиболее высок среди детей младшего возраста и взрослых людей старше 20 лет.
1 ребенок из 300 получает осложнение кори в виде энцефалопатии.
Корь может усугубить течение туберкулеза.
Корь у беременных женщин ведет к потере плода.
Напомним о профилактике кори!
С целью создания активного иммунитета проводится плановая вакцинация живой коревой вакциной (ЖКВ).
В Российской Федерации иммунизация против кори проводится в соответствии с Национальным календарем профилактических прививок, который регламентирует сроки введения препаратов. Прививка против кори детям проводится, как правило, одновременно с прививкой против эпидемического паротита (комплексной вакциной корь-паротит), а также против краснухи.
Плановая иммунизация детей проводится в возрасте 1 год и 6 лет. Взрослых, не болевших корью ранее, не привитых или привитых против кори однократно, прививают в возрасте до 35 лет. До 55 лет включительно прививают взрослых, относящихся к группам риска (медицинские работники, работники образовательных организаций и пр.).
После двукратного введения вакцины, так же, как и после переболевания корью, формируется стойкий длительный иммунитет к этой инфекции.
Помимо осложнений, опасных для жизни и здоровья ребенка, отказ от вакцинации влечет за собой:
- • временный отказ от приема в оздоровительное учреждение в случае, если имеется риск заболевания корью;
- • отказ от приема в образовательные организации в случае эпидемии или ее угрозы.
Пропаганда против прививок приводит к эпидемиям, влекущим за собой печальную статистику.
Вакцинопрофилактика является наиболее эффективным средством профилактики кори.
Берегите свое здоровье, а также здоровье своих детей и близких.
Что должны знать родители о дифтерии?
Казалось бы совсем недавно страна оправилась от последней вспышки дифтерии, но за 30 прошедших лет стало казаться, что ее никогда не было и уже не будет.
Редко сейчас встретишь молодого врача, который видел бы больного дифтерией, а все больше родителей отказываются вакцинировать детей: если болезни нет, то зачем прививаться?
И так из года в год число непривитых людей растет, и дифтерия превращается в часовую бомбу, и когда сработает механизм, никто не знает. Но зато мы примерно знаем о последствиях, для этого достаточно заглянуть в историю: десятки тысяч заболевших и тысячи смертей. Одни только устаревшие названия дифтерии - «петля палача», «злокачественная ангина», «смертельная язва глотки» - говорят о том, что просто не будет.
Что же нужно знать родителям, чтобы не пропустить это опасное инфекционное заболевание у себя и своих детей?
1. Дифтерия может передаваться контактно-бытовым и пищевым путями, но чаще всего - воздушно-капельным от больного человека, либо от здорового бактерионосителя. Что это значит? Это значит, что человек может быть абсолютно здоров, не иметь никаких симптомов, но при этом быть носителем дифтерийной палочки и заражать окружающих.
2. Бытует заблуждение, что опасность для человека представляет сама дифтерийная палочка, на самом деле все немного иначе: наибольшую опасность представляет токсин, который она вырабатывает. Он легко попадает в кровь, а затем – в сердце, почки, нервные ткани. Поражение этих органов может привести к смерти.
3. Первые симптомы заболевания дифтерией очень сходны с признаками ОРВИ: незначительно повышается температура, часто не выше 38 °С, появляется небольшая боль в горле. Родителей должно насторожить то, что насморк у ребенка отсутствует. Чуть позже в горле, чаще всего на миндалинах, появляется бело-серый налет, ребенок может жаловаться на осиплость голоса и затрудненное дыхание.
4. Иногда родители симптомы дифтерии принимают за ангину и начинают самостоятельное лечение на дому. Это подчас приводит к неприятным последствиям, которых можно избежать, если знать основные отличия между этими заболеваниями:
- миндалины при дифтерии покрыты пленкой белого цвета, а при ангине красные, воспаленные, иногда с желтоватым налетом или гноем.
- при дифтерии в воспалительный процесс вовлекается небо, а при ангине поражаются только миндалины.
- сильные боли при глотании характерны для ангины, но при дифтерии боль слабовыраженная, а больной чувствует дискомфорт.
5. У человека, который переболел дифтерией, пожизненный иммунитет, как при многих других инфекционных заболеваниях, не формируется. После заболевания остается нестойкий иммунитет, который не защищает от повторного заражения. Но есть и хорошая новость, как правило, при развитии дифтерии во второй раз болезнь протекает в легкой форме.
6. Только антибиотики не помогут, и на это есть причина! Как мы уже говорили выше, само заболевание вызывает не бактерия, а токсин, который она вырабатывает. Токсин, по сути, тот же яд, просто образуется он внутри организма. И к счастью для человечества противоядие нашлось! Дифтерию можно вылечить сывороткой, но вводить ее нужно не позднее 5-го дня от начала заболевания, а лучше всего в максимально короткие сроки. Вот почему так важно своевременно обращаться за медицинской помощью и не заниматься самолечением.
7. Самый эффективный метод профилактики дифтерии – это вакцинация. В настоящее время существует несколько вакцин - АКДС, АДС-М, АДС, АД-М, все они содержат адсорбированный дифтерийный анатоксин – инактивированный токсин, к которому вырабатывается иммунитет. Дети прививаются по схеме 3 - 4,5 - 6 месяцев, первая ревакцинация проводится в 18 месяцев, вторая - в 6-7 лет, третья - в 14 лет. К сожалению, этот иммунитет, как и приобретенный в результате заболевания, нестойкий, однако он сохраняется гораздо дольше – около 10 лет. Именно поэтому взрослым рекомендовано проводить ревакцинацию каждые 10 лет. Теперь, когда вы вооружены знаниями об этом опасном и иногда коварном заболевании, вы понимаете, насколько важно вовремя обратиться за медицинской помощью и как необходимо проведение вакцинации от дифтерии не только детей, но и взрослых. Берегите свое здоровье и здоровье ваших детей!
Коклюш
Коклюш - очень заразная инфекция, характеризующаяся сильным кашлем, распространяющаяся среди людей всех возрастов, но особенно опасная для детей младшего возраста..
Заболеваемость
В 2018 году в Российской Федерации отмечен рост заболеваемости коклюшем по сравнению с прошлым годом, зарегистрировано 10 423 случаев коклюша, один летальный случай.
Возбудитель
Bordetella pertussis - бактерия. Передаётся только от человека к человеку. Восприимчивость непривитого человека довольно высока (90%).
Источник инфекции
Источник инфекции - больной коклюшем взрослый или ребёнок. Больные атипичными формами заболевания также могут распространять инфекцию несмотря на то, что клиническая картина может быть не ярко выражена.
Пути передачи
Возбудитель коклюша распространяется между людьми воздушно-капельным путём довольно быстро.
Группы риска
Восприимчивость к коклюшу сохраняется высокой у детей до 1 года, у лиц, не привитых против коклюша, а также у тех, чей иммунитет ослаб инфекции со временем.
Инкубационный период
Инкубационный период может продолжаться от 7 до 21 дня.
Период заразности
Риск заражения окружающих особенно велик в период катаральных явлений, а также в начале спазматического периода.
Клиника
Для коклюша характерны длительный спазматический кашель, поражение дыхательной, сердечно-сосудистой и нервной систем.
Проявление симптомов происходит в три этапа.
Первый этап - катаральный, второй - судорожный, при котором наиболее ярко разворачивается клиническая картина в виде мучительного кашля, остановок дыхания. В этот период во время приступа кашля можно услышать шум при вдохе (проявляется не всегда).
Третий этап - период реконвалесценции (выздоровления), когда кашель становится более редким и слабым.
Иммунитет после перенесённого коклюша нестойкий.
Чем опасно заболевание
Коклюш может стать причиной смерти, особенно это касается детей до года. Среди осложнений коклюша - апноэ, пневмония, судороги, переломы рёбер, грыжи, кровоизлияния и др.
Диагностика
Диагноз устанавливается на основании характерных для заболевания клинических проявлений, результатов лабораторных исследований, а также по данным эпидемиологического анамнеза (контакты с больными коклюшем, наличие или отсутствие прививок у заболевшего).
Лечение
Дети первых 6 месяцев жизни, дети старше 6 месяцев с тяжелым течением коклюша, а также детей с сопутствующими заболеваниями (бронхиальная астма, врождённый порок сердца и другие) подлежат обязательной госпитализации.
Профилактика
Профилактика коклюша заключается во всеобщей вакцинации, проводимой согласно Национальному календарю профилактических прививок.
Несмотря на то, что вакцинация против коклюша не защищает на 100 % от инфицирования, те, кто получили вакцину от коклюша, перенесут заболевание в легкой форме, быстрее по времени. Приступы кашля будут гораздо реже, риск осложнений - минимальный.
Схема вакцинации детей
3 мес. - 4.5 мес. - 6 мес.
Ревакцинация проводится в 18 мес.
Противопоказания к вакцинации
Прогрессирующие заболевания нервной системы, афебрильные судороги.
Реакция на введение вакцины
Возможны гиперемия, уплотнение в месте введения инъекции, головная боль, утомляемость, повышение температуры тела. Все эти симптомы носят кратковременный характер.
Неспецифическая профилактика
Поскольку единственный путь передачи коклюша - воздушно-капельный, необходимо соблюдать правила гигиены:
- прикрывать рот и нос салфеткой во время чихания и кашля, после чего ее выбросить (если нет салфетки - использовать свой локтевой сгиб),
- гигиена рук.
От царапины до столбняка один шаг?
Теплые деньки – хороший повод для отдыха на природе: взрослые с удовольствием выбираются на рыбалку или в поход в лес, дети с восторгом достают запылившиеся на балконе велосипеды и самокаты. А вот противники активного отдыха всегда найдут, чем занять себя на даче. Но, к сожалению, независимо от того, экстремально ли вы катаетесь на роликах по парку или меланхолично чините забор на приусадебном участке, травмы – это неизбежность, с которой стоит смириться. Смириться, но никак не игнорировать, потому что, если рану не обработать как следует, разбитые коленки станут меньшей из проблем, а большей – столбняк.
Надо сказать, что в наше время столбняк утратил свой былой «авторитет» среди людей: благодаря вакцинации многие забыли, насколько грозным он может быть. А мы сейчас напомним.
Столбняк, одну из самых тяжелых инфекционных болезней, вызывает микроорганизм Clostridium tetani, хотя справедливости ради стоит сказать, что не сама клостридия виновна во всех бедах, а ее токсин. Если бы среди ядов биологического происхождения проводился конкурс, тетаноспазмин уверенно занял бы второе место, уступив по смертоносности лишь ботулотоксину.
Попав в кровь, он медленно и планомерно поражает нервную систему. А начинается все невинно: с повышения температуры, недомогания, пульсирующей боли в месте повреждения и легких судорог, потом происходит спазм мимических мышц, который в медицинских кругах носит название «сардоническая улыбка». Улыбка эта не имеет никакого отношения к радости, а скорее наоборот: говорит о прогрессировании болезни. Потому что то, что происходит потом, приятным никак не назовешь: из-за спазма мышц глотки человек не может глотать, а болезненные судороги постепенно охватывают все тело. Спина выгибается, голова запрокидывается назад – такая судорожная поза называется опистотонус. Но и это еще не все: одним из самых страшных проявлений заболевания является то, что на протяжении всей болезни больной остается в ясном сознании, все понимает и чувствует, но совершенно не в состоянии что-либо сделать.
Забегая вперед, мы уже сказали, что столбняк развивается после получения травмы, но здесь тоже не все просто. Возбудитель попадает в организм при получении колотых ран ржавым металлом или предметами, которые имели контакт с почвой, органическими удобрениями, фекалиями животных. В такой ране создаются анаэробные условия - как раз то, что нужно для роста, развития и выделения токсина бактерии.
Откуда споры столбняка могут попадать в землю? Клостридии живут и размножаются в кишечнике у многих теплокровных животных, кстати в кишечнике человека они тоже могут неплохо существовать. Во внешнюю среду споры выделяются с экскрементами, а при травме грязным гвоздем или, скажем, проволокой возбудитель попадает в организм человека.
А что будет, если клостридию съесть? Да в общем-то ничего, ферментами желудочно-кишечного тракта она не разрушится, но и слизистой кишечника не всосется, поэтому возбудитель столбняка безопасен при попадании в организм через рот.
Что делать если получил травму?
Во-первых, своевременно провести тщательную обработку раны, чтобы лишить бактерию комфортных условий для жизни, для этого нужно промыть рану перекисью водорода. Если рана обширная и глубокая, с рваными краями, хорошо обработать ее в домашних условиях получится вряд ли, поэтому лучше всего обратиться в лечебное учреждение, где проведут все необходимые мероприятия по предотвращению развития заболевания.
Во-вторых, задать себе вопрос «А привит ли я от столбняка?». И здесь все немного сложно - следите за руками.
Если человек привит двукратно не более 5-ти лет назад или однократно не более 2-х лет назад - в этих случаях необходимо экстренное введение противостолбнячного анатоксина. Также введение анатоксина потребуется, если есть документальное подтверждение о проведенном полном курсе иммунизации более 5 лет назад.
Если человек получил две прививки более 5 лет назад или одну более 2 лет назад или непривит вовсе, в таком случае необходим не только противостолбнячный анатоксин, но и противостолбнячный иммуноглобулин человека (ПСЧИ) или сыворотка противостолбнячная лошадиная (ПСС) – это готовые антитела, которые начнут защищать организм сразу же. Обратите внимание, что перед введением ПСС врач должен провести внутрикожную пробу с разведенной сывороткой, чтобы предотвратить развитие аллергической реакции на чужеродный белок.
Если же у человека на руках есть документальное подтверждение о полностью проведенном курсе вакцинации не более 5 лет назад, то он молодец и может порадоваться своей предусмотрительности в полной мере, потому что в таком случае экстренное введение препаратов не требуется.
Как уже стало ясно, позаботиться о себе лучше заранее. Плановая вакцинация от столбняка начинается в детстве и проводится трехкратно - в 3, 4,5 и 6 месяцев, ревакцинация также проводится 3 раза: в 18 месяцев, в 7 и 14 лет. Взрослым с 18 лет рекомендуются повторять прививку от столбняка каждые 10 лет.
И в заключении нельзя не упомянуть о профилактике травм. Конечно, избежать их совсем получится вряд ли, но быть более осторожными и аккуратными никогда не помешает. Относитесь внимательно к своему здоровью, своевременно прививайтесь, чтобы знать о столбняке только понаслышке!
Риски отказа от прививки против кори
Ни для кого не секрет, что до середины ХХ века на Земле от кори умирали сотни тысяч детей ежегодно. Это заболевание называли «убийцей детей».
Вирус кори распространяется потоками воздуха не только по комнате, квартире, где находится больной, но и проникает по вентиляционной системе на другие этажи. Риск инфицирования таким путем хоть и невелик, ввиду невысокой устойчивости вируса во внешней среде, но существует.
Распространяясь, вирус несет неизбежную угрозу людям, не прошедших вакцинацию против кори. Индекс контагиозности (заразительности) приближается к 100%.
Оказываясь на слизистых оболочках верхних дыхательных путей, вирус незамедлительно попадает в кровь, лимфатические узлы, размножаясь, вызывает общую интоксикацию.
Вирус поражает:
- • Дыхательные пути
- • Пищеварительный тракт
- • Нервную систему
- • Сердечно-сосудистую систему
Типичные признаки заболевания корью:
- • Конъюнктивит
- • Пятна Филатова-Коплика
- • Воспаление верхних дыхательных путей
- • Сыпь
В процессе заболевания вирус подавляет деятельность иммунной системы, вследствие чего велика вероятность развития тяжелых осложнений.
Наиболее частыми осложнениями кори являются пневмонии, отиты, ларингиты, коревой круп, фебрильные судороги.
Самыми тяжелыми осложнениями кори являются коревой энцефалит (воспаление мозга), менингит (воспаление мозговой оболочки). Коревой энцефалит встречается с частотой 1:1000 заболевших, в основном среди лиц с изначально ослабленным иммунитетом.
Такое осложнение как тромбоцитопения (частота 1:300) несет ответственность за 20% всех детских смертей. Тромбоцитопения – снижение уровня тромбоцитов, клеток, отвечающих за свертываемость крови.
Известно, что у взрослых такое осложнение как менингоэнцефалит развивается чаще, чем у детей. Менингоэнцефалит приводит к необратимым последствиям со стороны центральной нервной системы.
Наиболее грозное осложнение кори – подострый склерозирующий панэнцефалит (ПСПЭ) – дегенеративное заболевание нервной системы, развивающееся приблизительно спустя 7 лет после перенесенной кори. Заболевание сопровождается расстройствами личности, судорогами, двигательными расстройствами, приводящими к коме и смерти.
По данным немецких исследований детей в возрасте до 5 лет, частота встречаемости ПСПЭ после перенесенной кори 1:1700, до года жизни 1:600. Риск серьезных осложнений и смертельных случаев наиболее высок среди детей младшего возраста и взрослых людей старше 20 лет.
1 ребенок из 300 получает осложнение кори в виде энцефалопатии. Корь может усугубить течение туберкулеза. Корь у беременных женщин ведет к потере плода.
Напомним о профилактике кори!
С целью создания активного иммунитета проводится плановая вакцинация живой коревой вакциной (ЖКВ).
В Российской Федерации иммунизация против кори проводится в соответствии с Национальным календарем профилактических прививок, который регламентирует сроки введения препаратов. Прививка против кори детям проводится, как правило, одновременно с прививкой против эпидемического паротита (комплексной вакциной корь-паротит), а также против краснухи.
Плановая иммунизация детей проводится в возрасте 1 год и 6 лет. Взрослых, не болевших корью ранее, не привитых или привитых против кори однократно, прививают в возрасте до 35 лет. До 55 лет включительно прививают взрослых, относящихся к группам риска (медицинские работники, работники образовательных организаций и пр.).
После двукратного введения вакцины, так же, как и после переболевания корью, формируется стойкий длительный иммунитет к этой инфекции.
Помимо осложнений, опасных для жизни и здоровья ребенка, отказ от вакцинации влечет за собой:
- • временный отказ от приема в оздоровительное учреждение в случае, если имеется риск заболевания корью;
- • отказ от приема в образовательные организации в случае эпидемии или ее угрозы.
Пропаганда против прививок приводит к эпидемиям, влекущим за собой печальную статистику.
Вакцинопрофилактика является наиболее эффективным средством профилактики кори.
Берегите свое здоровье, а также здоровье своих детей и близких.